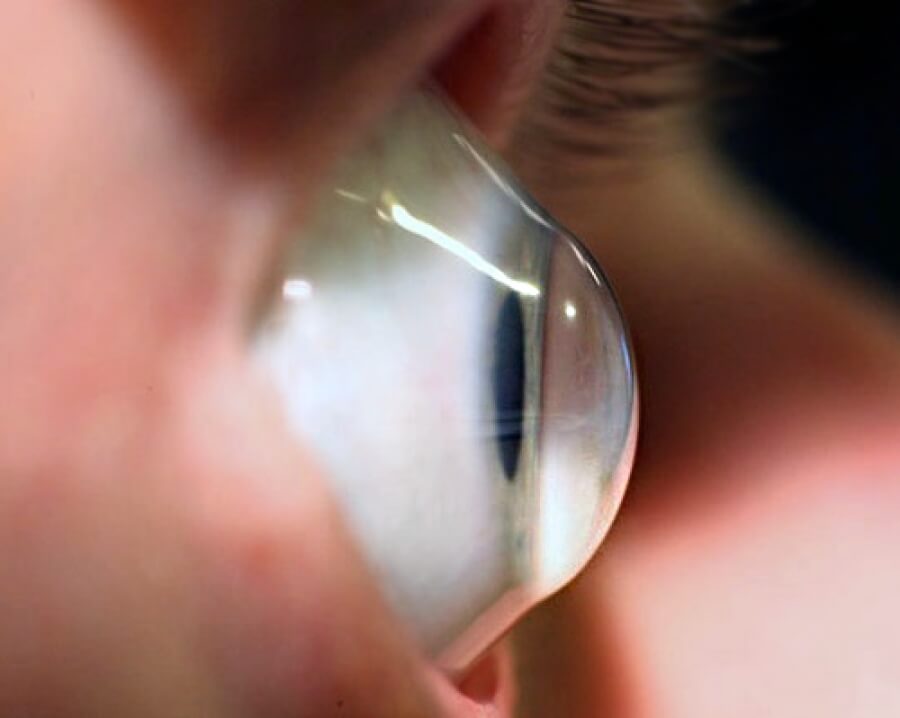
Кератоконус — это невоспалительная патология органов зрения дегенеративного типа. При ее появлении роговица становится тоньше, приобретает конусообразную форму, что приводит к сильному снижению остроты зрения.
Кератоконус больше встречается среди мужского населения, в основном начинает проявляться в пубертатном периоде.

ИНТЕРЕСНО! Из истории кератоконуса
Впервые кератоконус научно описан в 1748 году немецким офтальмологом Burchard Mauchart. Однако более подробное описание кератоконуса в 1854 году сделал британский врач John Nottingham и перечислил основные симптомы: двоение, изменение формы и прочности роговицы, полиопия, трудность подбора очков. В 1859 году британский хирург William Bowman стал проводить операции при кератоконусе с целью улучшения зрения путем стягивания радужки через маленькие проколы в роговице, придавая ей щелевидную форму по типу «кошачьего» зрачка. Позже, немецкий офтальмолог Альберта фон Грэф предложил прижигать роговицу раствором нитрата серебра для стабилизации ее формы, прикладывая после операции плотную повязку с тканью пропитанной лекарственным препаратом вызывающим восстановление клеток роговицы. Долгое время единственным методом попытки замедлить прогрессирование кератоконуса и хоть как — то улучшить зрение пациентам, было применение жесткой контактной линзы изобретенной во Франции в 1888 году врачом Eugene Kalt.
Почему же возникает кератоконус?
Причины развития кератоконуса до настоящего времени окончательно не установлены, существует множество теорий предполагающих причины и пусковой механизм его развития.
-
эндокринная теория
Одной из первой возникла эндокринная теория. Возникновение кератоконуса связывали с дисфункцией желез внутренней секреции. Важно отметить, что пик прогрессирования кератоконуса приходится на пубертантный период, когда происходит активация желез внутренней секреции при росте организма.
-
вирусная теория
Существует также вирусная теория, предложенная вследствие наблюдаемой у пациентов с кератоконусом в 80% случаев инфицированностью вирусом гепатита В.
-
Обменная теория
При исследованиях у пациентов с кератоконусом часто выявляются заболевания, связанные с нарушением обмена веществ.
-
Аллергическая теория
Возникновение заболевания на фоне аллергических блефароконъюнктивитов, астмы, при сенной лихорадке, экземе.
-
Механическая травматизация
При постоянном повреждении эпителия, причиной которого может быть длительном ношение контактных линз или постоянное почесывание век при аллергических реакциях. При этом возможно разрушение коллагена и как следствие, дегенеративные процессы в эпителии роговицы.
Причиной развития вторичного кератоконуса также могут стать: воспалительные заболевания роговицы, последствия травм и ожогов, послеоперационные осложнения, приводящие к эктазии.
-
Наследственная или генетическая теория
Однако наибольшее распространение получила наследственная или генетическая теория. Кератоконус часто сочетается с наследственными синдромами и аномалиями развития, такими как амавроз Лебера, синдром Крузона, пигментная дегенерация сетчатки, синдром Дауна, синдром Марфана, гранулярная дистрофия роговицы, синдром голубых склер. Следует подчеркнуть, что 68 % пациентов с кератоконусом имеют ту или иную патологию соединительной ткани.

Что такое роговица и как она устроена?
Роговица — это прозрачная часть наружной оболочки глаза, которая напоминает по форме стекло часов. Роговица является основой оптической системы глаза и обладает сильной преломляющей способностью.
Роговица занимает 1/6 наружной оболочки глазного яблока, а 5/6— это склера (sсlera), которая представляет собой плотную волокнистую ткань и выполняет главную защитную функцию глаза. Место перехода роговицы в склеру имеет вид полупрозрачного кольца и называется лимбом (limbus), его ширина около 1мм.
Интересно!Диаметр роговицы с возрастом увеличивается незначительно, поэтому кажется, что у маленьких детей глаза больше, чем у взрослых.
Главной функцией роговицы является защитная. Роговица является частью наружной оболочки глаза, которая защищает его от воздействия внешних факторов (например, воздействия температуры, потоков воздуха и химических веществ, попадания инородных мелких частиц). Для этого в толще роговицы находится множество нервных окончаний, что влияет на высокую чувствительность— роговичный рефлекс, который при малейшем воздействии на поверхность роговой оболочки вызывает слезотечение и смыкание век.
При этом она также является главной оптической преломляющей средой человеческого глаза. Это связано с ее свойствами: роговица полностью прозрачная и обладает более высоким показателем преломления, чем у воздуха.
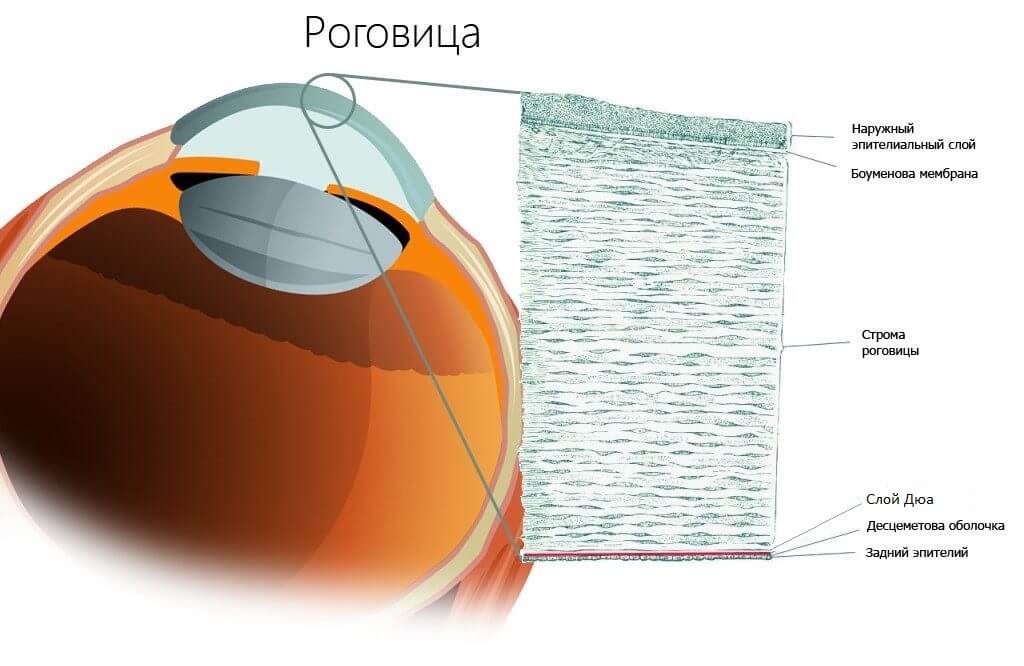
- Эпителий роговицы — наружный защитный слой, который состоит из нескольких пластов эпителиальных клеток. Эпителий имеет высокую скорость регенерации, поэтому при повреждении может быстро восстанавливаться, без рубцов. При этом его особенностью является получать кислород и другие вещества из слезы, доставляя их внутрь глаза.
- Боуменова мембрана — плотный слой, который отвечает за защиту и питание роговой оболочки глаза. При повреждении практически не восстанавливается.
- Основное вещество роговицы или строма — прозрачный слой, который состоит из параллельных коллагеновых пластинок (ламелл) и кератоцитов между ними. Также в своем составе строма содержит клетки, отвечающие за восстановление повреждений. По объему слой занимает до 90% от всей толщины роговицы.
- Слой Дюа (открыт в 2013 году) — жесткий слой роговицы, способный выдержать достаточно высокое давление в 150–200 кПа. При этом он очень тонкий, всего 15 микронов, при общей толщине роговицы около 550 микронов. Считается, что разрывы в этом слое и попадание через них жидкости из внутренней части глаза приводят к отеку роговицы.
- Десцеметова мембрана — прочный и эластичный слой, состоящий из коллагеновых волокон. Мембрана является главным барьером на пути распространения инфекции глаза, устойчива к повреждениям.
- Эндотелий роговицы — тонкий слой плоских гексагональных клеток, который отвечает за прозрачность роговицы с помощью выведения из нее излишка жидкости. В случае повреждения эндотелия влага из передней камеры глаза проникает в роговицу, вызывает отечность и помутнение оболочки. Важно — эндотелий не регенерирует.
Что происходит с роговицей при кератоконусе, чего стоит бояться?

При кератоконусе происходит нарушение структуры коллагеновых волокон, порядка и расположения стромальных пластин, снижается плотность эндотелиальных клеток. Это приводит к «разряжению» стромы и роговица начинает терять сферичность и прочность.
На поздних стадиях происходит разъединение роговичных пластин при растяжении стромы и формируются истончения и линии рубцевания. При тяжелых формах заболевания на десцеметовой оболочке могут образовываться разрывы и трещины. При повреждении десцеметовой оболочки, роговица начинает пропитываться влагой передней камеры, что приводит к ее оводнению и помутнению, при этом усиливается рубцевание роговицы. Пациенты при этом ощущают боль и резкое снижение зрения.
На терминальной стадии исходом кератоконуса может стать частичный разрыв роговицы. На ее поверхности образуются буллы (пузыри) заполненные жидкостью. В таких случаях повышается угроза полного разрыва роговицы и потери глаза, вследствие чего в экстренном порядке проводится пересадка донорской роговицы.
Классификация кератоконуса
Наиболее популярной является классификация по М. Amsler. В ее основу положены биомикроскопическая картина роговицы и офтальмометрические изменения.
Классификация кератоконуса Амслера-Крумейха (1998)
| Стадия кератоконуса | Клинико-функциональные показатели |
|---|---|
| I |
|
| II |
|
| III |
|
| IV |
|
Какие же симптомы при кератоконусе?
- Быстрая утомляемость глаз
- Покраснение глаз, жжение и рези
- Чрезмерная сухость глаз
- Искажение предметов (эффект раздваивания)
- Помутнение роговицы
- Невозможность сосредоточить взгляд на одном предмете, снижение четкости картинки
- Фантомные изображения
- Появление слез от солнечного света
- Необходимость постоянно менять линзы/очки
Деформация роговицы глаза может происходить на протяжении многих лет. Снижение зрения, болевые ощущения и сухость глаз – повод для того, чтобы записаться на прием офтальмолога, который сможет подтвердить, либо опровергнуть возникшие опасения.
Как видит человек при кератоконусе?
Сначала человек жалуется на нечеткую картинку, размытые контуры, особенно в темное время суток дня. По мере развития недуга иногда появляется светобоязнь. Пациенты указывают на то, что картинка, которую они видят перед собой, напоминает вид из окна во время дождя. Также не исключено раздвоение изображения.

Характер зрения все время меняется. Человек носит одну подобранную врачом оптику, а через несколько недель ему уже нужна другая. Со временем становится невозможным ношение мягких контактных линз, так как они не могут прилегать к роговице из-за ее выпуклой формы.
Как же понять кератоконус ли это? Основные моменты диагностики.
На поздних стадиях (III и IV) кератоконуса диагностика заболевания не представляет проблем. Симптоматика здесь общеизвестна – роговица выпячивается по типу конической деформации, осмотр в щелевую лампу позволяет обнаружить кольцо Флейшнера, стрии Фогта и другие характерные симптомы развитых стадий заболевания. Все это дает возможность с легкостью установить диагноз.
А вот обнаружение ранних проявлений заболевания – начального кератоконуса, представляет собой серьезную проблему.
Поэтому, помимо стандартного офтальмологического обследования необходимо выполнять кератотопографию, анализ биомеханических свойств роговицы, оптическую когерентную томографию.
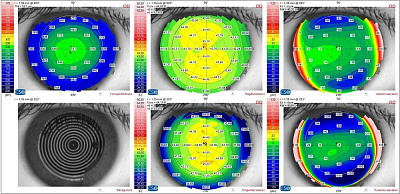
1. Кератотопография
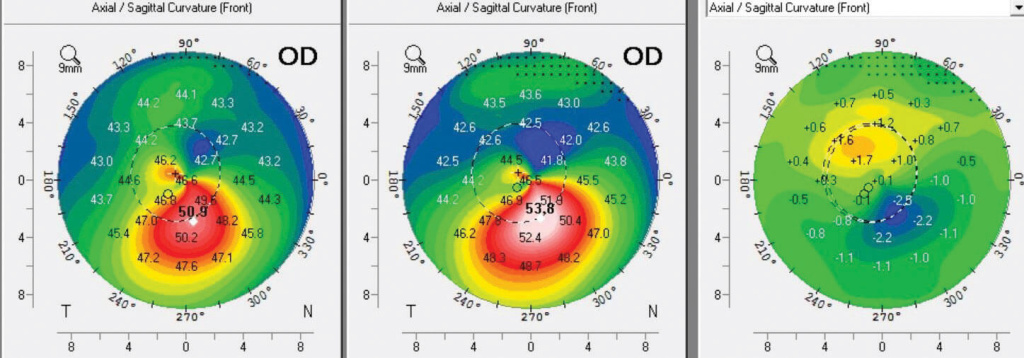
-
Признак субклинического кератоконуса представляет собой одиночное выстояние в нижне-носовом или нижне-центральном сегменте (симптом «капли»), или выстояние в виде «галстука — бабочки». Это особенно важно для ранней диагностики кератоконуса, когда другие признаки ещё не проявились. Сравнивая несколько топографических снимков, можно оценить характер и скорость деформации роговицы.
В нашей клинике система SCHWIND SIRIUS plus проводит комплексную диагностику кератоконуса, детальный анализ и классификацию морфологических изменений.
2. Анализ биомеханических свойств роговицы
Как показали в своих исследованиях профессор Roberts и Dupps из Кливлендской офтальмологической клиники, изменение биомеханических свойств роговицы является первичным при эктазии, в то время как изменение топографии роговицы вторично и его можно причислить к механизму компенсации.
-
ТОЛЬКО В НИКА СПРИНГ!
Oculus Corvis ST – анализатор биомеханических свойств роговицы, совмещенный с тонометром и пахиметром.
Данный прибор анализирует реакцию роговицы на воздушный импульс тонометра с помощью новой ультрабыстрой Шаймпфлюг-камеры, способной работать со скоростью 4 300 кадров в секунду и производить детальную оценку биомеханических свойств роговицы, измерять внутриглазное давление (ВГД) и толщину роговицы.
Поэтому прибор CORVIS ST, измеряя именно биомеханические свойства роговицы, дает возможность наиболее ранней диагностики кератоконуса, в том числе и субклинических форм.
Важно!Субклинический кератоконус — начальная стадия развития патологического процесса, при которой отсутствуют клинические признаки заболевания. Это самостоятельная нозологическая форма кератоконуса. И именно на этой стадии лечебные мероприятия весьма эффективны.
3. Оптическая когерентная томография (ОКТ)
Оптическая когерентная томография (ОКТ) – современная неинвазивная технология, используемая для обследования состояния органа зрения.
При помощи ОКТ роговицы возможно точно определить локализацию патологических изменений и произвести расчет их параметров, что дает возможность правильно определить тактику терапии и дать объективную оценку ее эффективности.
ТОЛЬКО В НИКА СПРИНГ!Оптическая когерентная томография проводится на приборе SOLIX (OPTOVUE), томографе нового поколения для сканирования переднего и заднего отделов глаза.
Нередки случаи ошибок в постановке диагноза – заболевание принимают за астигматизм или близорукость и безуспешно в течение долгого времени пытаются подобрать очки или контактные линзы. Одним из возможных осложнений несвоевременной диагностики или некачественного реабилитационного периода после хирургического вмешательства на глаза может стать острый кератоконус, который будет сопровождаться перфорацией и помутнением роговицы, единственным способом лечения которого является пересадка роговицы.
Выявление кератоконуса на ранней стадии дает возможность остановить патологический процесс, предотвратить угрозу потери зрения и избежать операции по пересадке роговицы. Более того, в некоторых случаях даже удается значительно восстановить остроту зрения. Это стало возможным благодаря таким процедурам, как имплантация интрастромальных колец, кросслинкинг, а также различным комбинациям этих методик.
Дифференциальная диагностика кератоконуса
- Латентный кератоконус — этот вид заболевания может возникать только после проведенной операции лазерной коррекции. Как правило, в таких случаях у пациентов определяют нетипичный случай значительной близорукости и астигматизма. Но, обратив внимание на эту самую «нетипичность», у внимательного специалиста может возникнуть подозрение на латентный кератоконус.
- Вторичный кератоконус или ятрогенная кератэктазия – это заболевание также возникает после проведенной операции лазерной коррекции зрения.
ВАЖНО!В Ника Спринг при планировании лазерной коррекции зрения пациенту выполняется тщательное офтальмологическое обследование с применением высокоточных приборов, выполняется кератотопография, анализ биомеханических свойств роговицы, оптической когерентной томографии, и в случае выявления признаков даже субклинического кератоконуса в лазерной коррекции зрения будет отказано и предложено наблюдение и лечение кератоконуса.
- Пеллюцидная маргинальная дегенерация – по сути, является тем же кератоконусом, но со смещением верхушки вниз.
- Кератоглобус – деформация роговой оболочки, при которой роговица обретает шаровидную, а не коническую форму.
- Кератоторус – зональное изменение рефракции роговой оболочки. Эти заболевания диагностируются и лечатся точно так же, как и обычный хронический кератоконус.
Прогноз при кератоконусе
Как указывалось выше, развитие кератоконуса не всегда предсказуемо: встречаются быстрые, неравномерные, длительно ремитирующие варианты течения. Общей тенденцией является медленное прогрессирование и относительно благоприятный прогноз. Установлено также, что темп развития обратно коррелирует с возрастом начала процесса: чем позже начинается деформация и тканевые изменения, тем течение медленнее и, соответственно, прогноз благоприятней.
Наиболее тяжелым вариантом является стремительное развитие острого кератоконуса, включая разрыв мембраны, пропитывание жидкостью и, как следствие, утрата роговицей прозрачности. В некоторых случаях также отмечается выраженный астигматизм после оперативного вмешательства, корригируемый обычно контактными линзами.
В число профилактических мероприятий, существенно снижающих риск «запуска» кератоконусных процессов, входит своевременное лечение и контроль имеющихся хронических заболеваний, будь то эндокринная, инфекционная, аллергическая, иммунная или любая иная патология, а также регулярное обследование у офтальмолога с применением современных высокотехнологичных приборов.
ЖДЕМ ВАС В НИКА СПРИНГ!